
科技改变生活 · 科技引领未来

科技改变生活 · 科技引领未来
高危甲癌虽然人数不多
但却是更应该被关注的群体
他们中很多人接受了手术和碘治疗后
不得不接受带癌生存的现实
针对高危甲状腺癌
怎样才是更好的管理方式呢?
之前分享了一位日本老太太的治疗经历
70岁确诊乳头状癌随后手术
71岁进行第一轮碘治疗
五年内Tg从2.8增长到11.6
76岁胸部CT发现肺转移
77岁进行第二轮碘治疗
81岁颈部出现可疑淋巴结
Tg随后飙升到1196
88岁PETCT发现骨转移
具体病情参考:永远无法治愈的甲状腺癌
大家在治疗随访中经常有一些疑问
是否需要二次碘治疗?
出现可疑淋巴结是否需要再次手术?
何时需要PETCT?
何时需要基因检测?
今天我们就通过老太太的案例
去寻找这些问题的答案
1 是否需要二次碘治疗?
老太太71岁时接受了第一次碘治疗
停药状态下的Tg高达59.4
高的刺激性Tg侧面证实了病灶的存在
但碘扫仅有残甲吸收
碘治疗后的Tg也一路上扬
当第一次碘治疗没有收到预期效果时
之后的碘治疗还有意义吗?
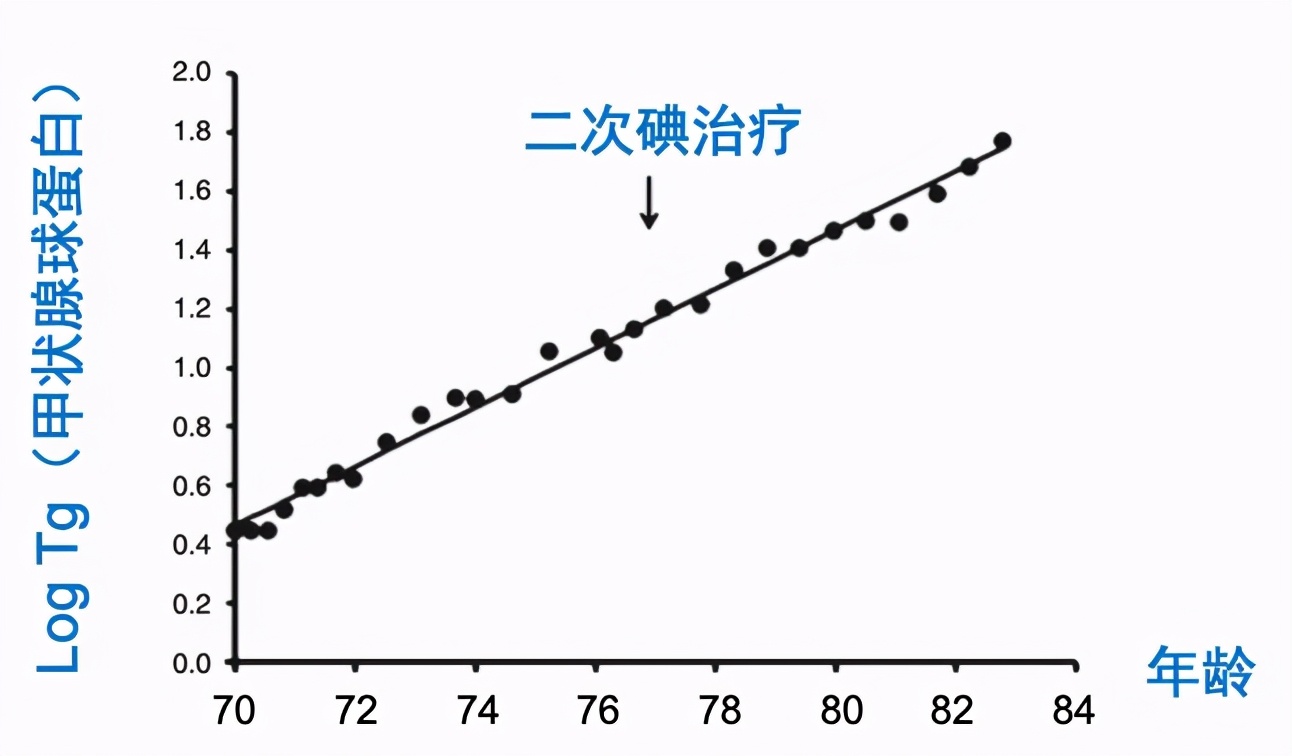
因为76岁那年发现了肺转移
老太太随后进行了第二次碘治疗
结果不仅肺转移灶没有摄碘
甚至治疗前后Tg增长的趋势都没有变化
始终保持在2.7年增长一倍
二次碘治疗显然白做了
所以在一次碘治疗没效果的情况下
无论是否还有病灶
都应该立即终止碘治疗
能从二次碘治疗中受益的人非常少
通常是有远处转移
转移灶摄碘非常好
Tg大幅度下降的那些人
才有可能从二次碘治疗中受益
但这些人最多只占患者群体的2%
2 出现可疑淋巴结是否需要再次手术?
老太太第一次手术后颈部一直没复发
直到81岁右侧颈部出现两枚可疑淋巴结
大小分别为11和9毫米
此时Tg的数值在25左右
肺部转移灶在15毫米左右
切除这两枚淋巴转移是否有意义呢?
通过上面的信息不难判断
老太太此时大部分病灶在肺部
切除淋巴结不大可能降低Tg水平
改变疾病发展的趋势
同时转移淋巴结不紧邻关键结构
综上所述Kuma医院没有进行二次手术
并非术后出现的可疑淋巴结都需要被切除
是否再次手术考虑的是收益和风险
手术的收益通常有两方面
一是肿瘤负荷大幅度下降
二是清除转移灶对周围重要结构的威胁
如果再次手术的收益低于风险
观察就是更好的方法
3 何时需要PETCT?
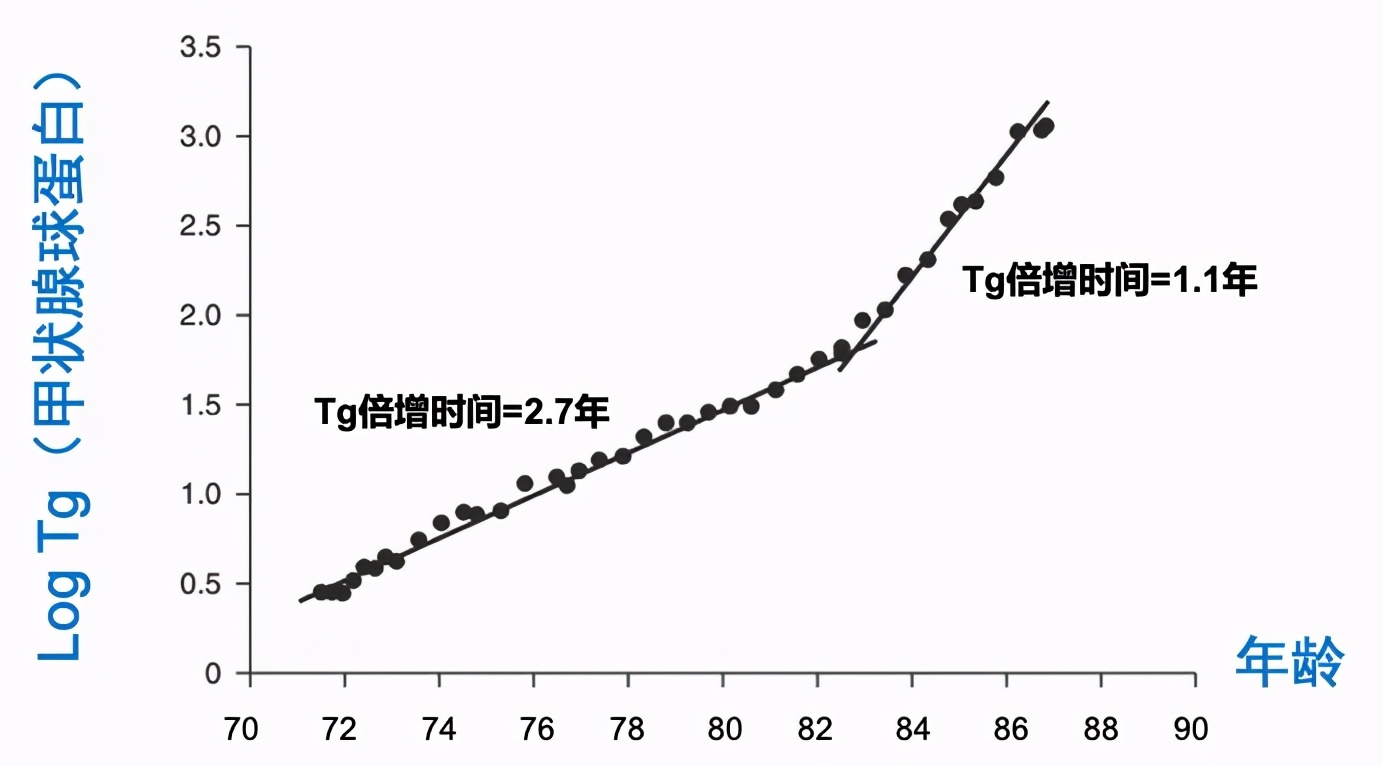
从70岁确诊甲癌一直到83岁
老太太的Tg一直是每2.7年翻一倍
肺部转移灶也是每2.6-2.8年翻一翻
两者的增长是匹配的
但83岁之后尽管肺部转移灶的增速未变
Tg开始每1.1年翻一倍
两者不再匹配
随后通过PETCT发现了骨转移
甲癌手术后一般不需要PETCT
PETCT不是为了找出0.5的Tg来源
也不是为了发现1厘米的可疑淋巴结
甚至不是为了排查肺部转移
而是为了寻找肺部以外的远处转移
即便是高危的甲状腺癌
也不建议太早安排PETCT检查
4 何时需要基因检测?
从70岁到88岁
老太太已经和高危甲癌共存了18年
即便出现了骨转移
Kuma医院也没有进行基因检测
他们考虑先用外放疗控制骨转移
实在控制不住了需要靶向治疗了
再通过基因检测结果来匹配药物
只要没有到需要靶向药物的阶段
乳头状癌的治疗随访方案
都和基因突变类型没有关系
无目的地进行基因检测
不仅在治疗上没有任何获益
还会增加花费和焦虑
乳头状癌的术后管理期非常漫长
即便针对高危甲状腺癌
治疗并不是越多越好
检查也不是越高级越好
而是应该在合适的时间做合适的事

刘龙一
